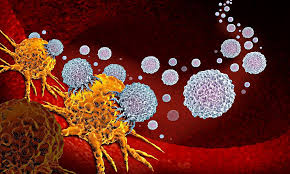
جهاز المناعة ضد السرطان : ماذا لو كان أفضل حليف لنا ضد السرطان هو … كائننا الحي؟ العلاجات التي تهدف إلى تعليم الجهاز المناعي التعرف على الأورام ومكافحتها قيد التطوير.
منذ السبعينيات ، قدم أطباء الأورام لمرضاهم ثلاثة علاجات رئيسية: الجراحة والعلاج الكيميائي والعلاج الإشعاعي. تم تحسين هذه العلاجات ، التي تعتبر عدوانية للجسم ، تدريجياً لتقليل آثارها الجانبية وزيادة فعاليتها. بالإضافة إلى ذلك ، ظهرت عقاقير جديدة مستهدفة مثل Herceptin. إنهم يهاجمون الخلايا السرطانية فقط ، بينما العلاج الكيميائي يدمر جميع الخلايا سريعة النمو (وهذا أحد أسباب تساقط الشعر). بالنسبة لمجموعة السرطانات الغازية (التي لا تبقى موضعية) ، ارتفع متوسط معدل البقاء على قيد الحياة لمدة خمس سنوات من 50 إلى 66 في المائة خلال الأربعين عامًا الماضية. على الرغم من هذا التقدم ، فإن العديد من الأشخاص الذين يجتازون هذا الإنجاز يكون لديهم عمر أقل.
لطالما اعتبر الباحثون أن مسار العلاج الواعد هو تشجيع جهاز المناعة على محاربة الأورام بشكل أفضل. ومع ذلك ، فقد انتهت عقود من الجهد في سلسلة متوالية من الإخفاقات. في الثمانينيات ، على سبيل المثال ، كان يُعتقد أن جزيئات الجهاز المناعي المسماة الإنترفيرون يمكن أن تحفز دفاعات الجسم لعلاج معظم ، إن لم يكن كل ، السرطانات ، لكن الأمل سرعان ما تلاشى. اليوم ، إذا تم استخدام الإنترفيرون لعلاج بعض أنواع السرطان ، فإنها لا تتمتع بالفعالية والتنوع المتوقعين. خلال العقد الأول من القرن الحادي والعشرين ، اختبرت العديد من التجارب السريرية طرقًا مختلفة تعتمد على اللقاحات (مواد تهدف إلى تحفيز جهاز المناعة لدى المريض) ، ولكن دون جدوى.
إقرأ أيضا:حمض كلور الماءجدول المحتويات
في عام 2010
ومع ذلك ، في عام 2010 ، تم تحقيق نجاح أخيرًا: قامت إدارة الغذاء والدواء الأمريكية (FDA) ، وهي الإدارة الأمريكية التي تمنح تراخيص تسويق الأدوية والمنتجات الغذائية ، بالتحقق من صحة اللقاح الأول المخصص لعلاج السرطان (ليس كذلك) معتمد في أوروبا في الوقت الحالي). تم تسميته Provenge ، وهو لا يعالج السرطان ، ولكنه ، مع العلاج الكيميائي ، يطيل عمر الرجال المصابين بسرطان البروستاتا المتقدم لعدة أشهر.
لتطوير هذا اللقاح ، أعاد العلماء فحص كيفية عمل الجهاز المناعي ضد الخلايا السرطانية وكيف تدافع الأورام عن نفسها ضد الهجمات. اليوم ، أطباء الأورام متفائلون بحذر بشأن قدرتهم على تطوير علاجات معينة منبهات المناعة ، والتي يمكن استخدامها في نفس الوقت مع الجراحة والعلاج الكيميائي والعلاج الإشعاعي ، مع آثار جانبية لا تكاد تكون أكثر خطورة من نزلات البرد.
جهاز المناعة ضد السرطان : يركز الكثير منا على اللقاحات العلاجية
يركز الكثير منا على اللقاحات العلاجية. هذه تختلف عن معظم اللقاحات المعتادة ، والتي تسمى الوقائية ، والتي تمنع بعض أنواع العدوى التي يمكن أن تكون عواقبها خطيرة (الحصبة والتهاب الكبد B وشلل الأطفال ، إلخ) وذلك لأن اللقاحات العلاجية للسرطان تعلم الجسم التعرف على الخلايا السرطانية الموجودة في أنسجته وتدميرها.
إقرأ أيضا:15 نصيحة لإنفاق أموال أقلتحتوي معظم اللقاحات الوقائية على استجابة بسيطة من الجسم المضاد تكون فعالة ضد العديد من أنواع العدوى. الأجسام المضادة هي جزيئات تلتصق بمسببات الأمراض ، مثل فيروسات الإنفلونزا ، وتمنعها من إصابة الخلايا. ومع ذلك ، فإن ردود الفعل هذه ليست قوية بما يكفي لتدمير الخلايا السرطانية. للقيام بذلك ، يجب أن يحفز الجهاز المناعي مجموعة من الخلايا تسمى الخلايا التائية. تنقسم هذه إلى نوعين رئيسيين ، تتميز بمستقبلاتها (بروتينات موجودة في أغشيتها الخارجية). الخلايا الليمفاوية التي يقال أنها الأكثر فعالية في تدمير الخلايا السرطانية لها ما يسمى بمستقبلات cd8 (تسمى CD8 +). النوع الثاني يتكون من CD4 + الخلايا الليمفاوية ،
فكرة لقاح السرطان ليست جديدة. في نهاية التاسع عشر E القرن، الجراح الأمريكي ويليام كولي بدا لقاح مثل هذا، بعد أن أبلغ من حالات الهجوع التالية التهابات قاتلة في مرضى السرطان. لمحاكاة هذه العدوى الآمنة ، قام كولي بتسخين مزيج من سلالتين من البكتيريا القاتلة ، وذلك لقتلها وجعلها غير ضارة ، ثم حقنها في المرضى. أثار المستحضر حمى شديدة أطالها كولي بالحقن اليومية. وجد أن البقاء على قيد الحياة على المدى الطويل كان أفضل في مرضى السرطان الذين تلقوا استعداداته.
فكرة تعود إلى أكثر من قرن
وتكهن أن الحمى الشديدة لمرضاه تفرط في نشاط أجهزتهم المناعية الضعيفة ، حتى يتمكن من التعرف على الأورام ومهاجمتها. جادل ، مع بعض المبررات ، أن تحضيره كان نوعًا من اللقاح ضد السرطان.
تم استخدام هذا المستحضر ، الذي أطلق عليه اسم سم كولي ، لبعض الوقت ضد أنواع مختلفة من السرطان. ولكن في الخمسينيات من القرن الماضي ، بدأ الأطباء في الحصول على نتائج أفضل من العلاج الكيميائي. ثم توقف استخدام سم كولي ، وتوقفت أبحاث لقاح السرطان.
ومع ذلك ، استمرت دراسة الجهاز المناعي ودوره المحتمل في الإصابة بالسرطان. اقترح عالم الأحياء الألماني بول إيرليش في عام 1909 أن جهاز المناعة يراقب باستمرار الخلايا السرطانية الجديدة ويدمرها ، وشيئًا فشيئًا جمع الباحثون أدلة لصالح هذه النظرية ، المعروفة باسم المراقبة المناعية. على وجه الخصوص ، في الستينيات ، أظهروا أن عدد الطفرات العفوية في الخلايا البشرية يجب أن يؤدي إلى العديد من الأورام الخبيثة أكثر مما لوحظ. بطريقة أو بأخرى ، يكتشف الجسم بانتظام الخلايا السرطانية ويدمرها.
دليل على رد فعل مناعي
حتى عندما قاوم الورم الاستئصال واستمر ، بدا أن الجهاز المناعي يواصل محاربته ، ولكن بفعالية أقل. بالإضافة إلى ذلك ، وجد أن الأورام غالبًا ما يتم اختراقها بواسطة الخلايا المناعية. أظهرت تجارب أخرى أنه مع نمو الورم ، يتم إطلاق المزيد والمزيد من المواد التي تثبط الخلايا التائية. فكيف يمكننا تقوية كفاءة هذه الخلايا الليمفاوية القادرة على استئصال الورم؟
جهاز المناعة ضد السرطان : فكيف يمكننا تقوية كفاءة هذه الخلايا الليمفاوية القادرة على استئصال الورم؟
وجد فريق من المعهد الأمريكي للسرطان (NCI ، أو المعهد الوطني للسرطان) بداية الاستجابة في عام 2002: فقد أظهر أن الخلايا الليمفاوية من النوع التائي CD4 + ضرورية للاستجابة المضادة للسرطان لتكون فعالة. إنهم مثل جنرالات الجهاز المناعي: إنهم يعطون الأوامر إلى المشاة ، الذين ، في هذا السيناريو ، هم الخلايا الليمفاوية التائية من النوع CD8 + ، المسؤولة عن تدمير الخلايا السرطانية.
أخذ الفريق الأمريكي ، بقيادة ستيفن روزنبرغ ، الخلايا التائية من كلا النوعين
أخذ الفريق الأمريكي ، بقيادة ستيفن روزنبرغ ، الخلايا التائية من كلا النوعين من 13 مريضًا يعانون من سرطان الجلد المتقدم (سرطان الجلد أو الأغشية المخاطية) ، والذين نمت أورامهم في جميع أنحاء الجسم. قام الباحثون بشكل انتقائي “بتنشيط” الخلايا الليمفاوية المجمعة ، وتقديمها مع أجزاء من خلايا سرطان الجلد ، لمهاجمة هذه الخلايا. ثم قاموا بزراعة كميات كبيرة من هذه الخلايا الليمفاوية ثم حقنها مرة أخرى في المرضى. هذا النهج ، المسمى بالعلاج المناعي بالتبني ، هو نوع من الزرع الذاتي للخلايا المناعية المعدلة صناعياً خارج الجسم ؛ إنه يختلف عن التطعيم ، الذي يتضمن تكوين الجهاز المناعي لخلايا منتقاة داخل الجسم.
العلاجات المناعية السابقة بالتبني ، والتي كانت تستخدم فقط الخلايا الليمفاوية CD8 + ، قد فشلت ، لكن إضافة الخلايا الليمفاوية CD4 + إلى الخليط أدى إلى تراجع الورم في ستة مرضى. عانى معظم المرضى من أعراض مؤقتة تشبه أعراض الأنفلونزا بسبب علاجهم. كما عانى أربعة منهم من رد فعل مناعي ذاتي معقد ، بعد أن تصبغ الجلد جزئيًا.
جهاز المناعة ضد السرطان : أظهرت النتائج أنه من الممكن اصطناعياً تحفيز الاستجابة المناعية باستخدام الخلايا اللمفاوية التائية
وأظهرت النتائج أنه من الممكن اصطناعياً تحفيز الاستجابة المناعية باستخدام الخلايا اللمفاوية التائية ، وذلك لتدمير الأورام. كان عدد الخلايا المناعية المستنسخة المطلوبة في هذه التجربة هائلاً: أكثر من 70 مليار cd8 + خلية ليمفاوية لكل مريض. لكن المجتمع العلمي يعتقد الآن على الأقل أن العلاج المناعي ضد السرطان يمكن أن يكون فعالًا. كانت الخطوة التالية هي تحقيق نفس النتيجة بطريقة أبسط ، أي دون الحاجة إلى أخذ خلايا من الجسم وزراعتها بكميات كبيرة ثم إعادة حقنها. لذلك كان على الكائن الحي أن ينتج معظم الخلايا التي يحتاجها بمفرده.
مع زملائي من جمعية مستضد اكسبريس، ونحن قد طرح نفس الفرضية كمجموعة من S. روزنبرغ، وهي أن لقاح ضد السرطان، يجب أن تحفز كلا من إنتاج CD4 + T الليمفاوية والتي من T الليمفاوية.CD8 +. يمر تطوير مثل هذا اللقاح بثلاث مراحل. الأول يتطلب تحديد التركيب الجزيئي المرتبط بالورم الخبيث الذي يمكن لجهاز المناعة تحديده على أنه غريب ، وبالتالي ، كهدف يجب تدميره ؛ مثل هذه البنية التي تثير استجابة مناعية تسمى مستضد. والخطوة الثانية هي تقديم المستضد للجهاز المناعي لتنشيطه ضد الخلايا السرطانية ليهاجمها بشكل فعال. أخيرًا ، في الخطوة الثالثة ، من الضروري تحديد المرضى الذين يجب علاجهم وفي أي مرحلة من المرض يتم إعطاء اللقاح.
قبل عشر سنوات
ما هي المستضدات للقاح؟
تؤدي الطفرات الجينية المسؤولة عن الانتشار غير المنضبط للخلايا السرطانية أيضًا إلى إنتاج مرتفع لبعض البروتينات. لذلك من المحتمل أن تلعب دور المستضدات. في السنوات الأخيرة ، قام علماء الأحياء بفحص مجموعة واسعة من هذه الجزيئات ، بالإضافة إلى أجزاء من البروتينات (تسمى الببتيدات). في نهاية هذه المرحلة ، قامت حوالي عشر شركات ، بما في ذلك شركتنا ، باختيار أنواع مختلفة من الببتيدات ، والتي يمكن حقنها مباشرة في الجسم. كما تمت دراسة الاستعدادات الأخرى ، مثل أجزاء من المادة الجينية التي تشفر بروتينات الخلايا السرطانية ، أو حتى خلايا سرطانية كاملة (تم تشعيعها سابقًا لتدميرها).
جهاز المناعة ضد السرطان : من منظور اللقاح الذي يمكن تصنيعه بسهولة وبكميات كبيرة
من منظور اللقاح الذي يمكن تصنيعه بسهولة وبكميات كبيرة ، تتمتع الببتيدات بالعديد من المزايا: فهي صغيرة ورخيصة وسهلة الاستخدام. علاوة على ذلك ، فإن الببتيدات المحددة موجودة في العديد من الأشخاص المصابين بأنواع مختلفة من السرطان ، لذلك يمكن أن. تكون مستضدات للقاح متعدد التكافؤ. لن يضطر الأطباء إلى تكوين لقاحات فردية لكل مريض. أخيرًا . جميع اللقاحات القائمة على الببتيد التي تم اختبارها حتى الآن لها آثار جانبية خفيفة إلى حد ما ، مثل التهيج العابر في موقع الحقن وأحيانًا الحمى .أو أعراض أخرى تشبه أعراض الأنفلونزا.
قبل عشر سنوات ، قام باحثون في شركتنا بتعديل الببتيد المستخدم في لقاح تجريبي ضد سرطان الثدي. يُطلق على هذا الببتيد اسم her2 ، وهو أيضًا الجزيء الذي يسمح للعقار. المستهدف Herceptin بالتعرف على الخلايا السرطانية ، والتي تحاربها مع الجسم المضاد. هذا الدواء فعال ضد أنواع معينة من سرطان الثدي. إن إضافة أربعة أحماض أمينية فقط إلى HER2 يزيد بشكل كبير من قدرته .على تحفيز خلايا CD4 + و CD8 + T التي تهاجم الخلايا السرطانية التي تنتج هذا الببتيد. في عام 2011 . نشر فريق آخر بيانات أولية قارنت لقاحنا مع لقاحين آخرين ، استنادًا أيضًا إلى الببتيدات وتحفيز خلايا CD8 + فقط ؛ تشير هذه البيانات إلى أننا نسير على الطريق الصحيح.
بعض الشركات ، مثل Dendreon (الشركة المصنعة لـ Provenge ، التي وافقت عليها إدارة الغذاء والدواء مؤخرًا) ، راهنت على حلول أخرى. يقومون بإدخال المستضد في نوع من الخلايا المناعية تسمى الخلايا المتغصنة. تنتشر الخلايا المتغصنة في جميع أنحاء الجسم ، وخاصة في الأنسجة التي تلامس العالم الخارجي (مثل الجلد أو الغشاء المخاطي للجهاز الهضمي) ، وهي حراس الجهاز المناعي. هم من بين المدافعين الأوائل عن الجسم وينبهون الخلايا اللمفاوية التائية عندما يكتشفون دخيلًا: من خلال تقديم المستضدات لهم ، يعلمونهم التعرف على العدو.
الخلايا المناعية تتلقى الأوامر فقط من الخلايا المناعية الأخرى المتطابقة وراثيًا
نظرًا لأن الخلايا المناعية تتلقى الأوامر فقط من الخلايا المناعية الأخرى المتطابقة وراثيًا ، فيجب جمع الخلايا المتغصنة من كل مريض ، وتعريضها للمستضد ، ثم استنباتها للتكاثر وإعادة الحقن. العلاج الكامل يكلف حوالي 70000 يورو. تشمل الآثار الجانبية الحمى والصداع والسكتة الدماغية في حالات نادرة. أظهرت دراسة سريرية أن الأشخاص المصابين بسرطان البروستاتا المتقدم يعيشون بمعدل أربعة أشهر أطول (26 شهرًا بدلاً من 22 شهرًا) عند علاجهم بـ ثبت.
جهاز المناعة ضد السرطان : تشير موافقة إدارة الغذاء والدواء على ثبت والنتائج الأولية الواعدة
تشير موافقة إدارة الغذاء والدواء على ثبت والنتائج الأولية الواعدة من الدراسات السريرية على العديد من المنتجات الأخرى إلى أن تطوير لقاحات السرطان يدخل حقبة جديدة. ومع استمرار تراكم الدراسات ، يصبح من الواضح أنه لا ينبغي تقييم فعالية العلاج المناعي بنفس طريقة تقييم العلاج الكيميائي والعلاج الإشعاعي. تعمل هذه الأمور بسرعة كافية: في غضون أسابيع قليلة ، يمكننا الحكم على نجاحها أو فشلها من خلال النظر لمعرفة ما إذا كانت الأورام قد تقلصت. من ناحية أخرى ، أثناء العلاج بلقاح مضاد للسرطان ، يبدو أنه من الضروري الانتظار ، أحيانًا لمدة تصل إلى عام ، قبل أن يتباطأ نمو الورم.
هذا الكمون ليس مفاجئًا ، لأن الجهاز المناعي لا يهاجم بسهولة الخلايا التي تبدو كخلايا طبيعية في الجسم – أكثر بكثير من البكتيريا أو الفيروسات. ربما يكون هذا الإحجام عن استهداف الخلايا المضيفة أكبر عقبة أمام تطوير لقاحات علاجية للسرطان. يبدو أن الأورام تتزايد في الحجم أحيانًا بعد العلاج باللقاحات. لكن هذه الزيادة ستعزى إلى غزو الورم من قبل الخلايا المناعية وليس بسبب انقسام الخلايا السرطانية.